ستون فقرات وظیفهی حمایت از تمامی بخشهای بدن را برعهده دارد، بنابراین تصور اینکه روزانه تحت فشارهای زیادی قرار میگیرد، دشوار نخواهد بود. با این توصیف برخی از مشکلاتی که با گذشت زمان برای ستون فقرات پیش میآیند، کاملا طبیعی است. در این میان برخی افراد به علت شرایط زندگیشان مجبور میشوند تا فشار بیشتری را بر ستون فقرات خود تحمل کنند، مانند ورزشکاران و کسانی که شغلشان نیاز به انجام کارهای فیزیکی سنگینی دارد. اما باید بدانید که حتی پشت میز کار کردن هم میتواند به ستون فقرات شما آسیب برساند. از طرفی برخی بیماریها نیز میتوانند عملکرد طبیعی ستون فقرات را تحت تاثیر قرار دهند؛ مانند: تورم دیسک، سندرم مفاصل بین مهرهای (مفاصل فاست)، بیرون زدگی دیسک، آسیبهای حاد نخاعی (میلوپاتی)، سندرم مفصل ساکروایلیاک، انحراف ستون فقرات (اسکولیوز) و پیچخوردگی و کشیدگی عضلات در ستون فقرات.
برای آشنایی با هرکدام از این عارضهها، میتوانید مقالات زیر را مطالعه کنید:
- تورم دیسک
- بیرون زدگی دیسک
- سندرم مفاصل فاست
- میلوپاتی
- سندرم مفصل ساکروایلیاک
- اسکولیوز
- پیچ خوردگی و کشیدگی عضلات در ستون فقرات
نگاهی کلی به دلایل بروز کمردرد و گردندرد
درد کمر و گردن، مسألهای نیست که الزاماً مجبور باشید آن را تحمل نموده و با آن زندگی کنید. زیرا ممکن است بتوانید برای کاهش درد خود اقداماتی انجام دهید. اگر دردتان با فعالیتهای روزانهی شما مثل: دراز کشیدن در تختخواب یا برخاستن از آن، دوش گرفتن و یا بستن بندهای کفشتان تداخل دارد، به این معنی است که زمان آن فرا رسیده تا به دنبال راهی برای درمان آن باشید. این تنها پزشکتان است که میتواند مناسبترین گزینهی درمانی را به شما پیشنهاد نماید.
کمردرد
کمردرد، دردی است که در ستون فقرات کمری رخ میدهد. این نوع درد را میتوان به طور کلی به 2 دسته تقسیم کرد:
- درد مکانیکی (Mechanical Pain)
- درد حاصل از فشار (Compressive Pain)
درد مکانیکی
درد مکانیکی، کشیدگی عضلات کمر نیز نامیده میشود؛ زیرا با حرکت یا مکانیک ستون فقرات در ارتباط است. در ستون فقرات، مجموعهای از عضلات و رباطها وظیفهی نگه داشتن مهرهها در کنار هم را برعهده دارند. این عضلات، بر اثر کشش بیش از حد دچار کشیدگی عضلانی میشوند که نتیجهی آن پارگی بافتهای عضلانی است. به این ترتیب، عضلات تضعیف شده و ممکن است نتوانند تعادل ستون فقرات را حفظ نموده و مهرهها را در کنار هم نگه دارند و درنتیجهی آن شما دچار کمردرد خواهید شد. بنابراین هرچه بیشتر به کمر خود فشار وارد کنید، درد بیشتری را احساس خواهید کرد. از طرفی به دلیل وجود ریشههای عصبی در ستون فقرات، کشیدگی عضلات میتواند علاوه بر درد کمر در سایر نواحی دیگر بدن نیز ایجاد درد نمایند.
درد حاصل از فشار
این نوع درد، به دلیل تحریک و یا وارد شدن فشار به نخاع و ریشههای عصبیای که از ستون فقرات خارج میشوند، بوجود میآید. به طور مثال اگر یک دیسک بین مهرهای دچار بیرون زدگی شده و به مجرای نخاعی فشار وارد کند، میتواند منجر به بروز مشکلاتی در ریشههای عصبی نیز شود که معمولا با علائمی مانند: درد، بیحسی و ضعف در عضلاتی که توسط آن ریشهی عصبی، عصبدهی میشوند همراه است.
چه دلایلی منجر به بروز کمردرد میشوند؟
کمردرد می تواند نتیجهی یکسری مشکلات در ستون فقرات باشد، مانند:
- آرتروز (Arthritis)
- سندروم مفاصل فاست (Facet Joints Syndrome)
- ریشهی عصبی تحت فشار یا رادیکولوپاتی (Radiculopathy/Pinched Nerve)
- آسیب دیدگی و یا تحت فشار قرار گرفتن عصب سیاتیک (Sciatica)
- تنگی مجرای نخاعی (Stenosis)
- فرسودگی دیسکهای بین مهرهای بر اثر کهولت سن (Degenerative Disc Disease)
- دیسک متورم (Bulging Disc)
- دیسک بیرون زده (Herniated Disc)
- بیثباتی سگمنتال در کمر (Segmental Lumbar Instability – زمانی که گسترهی حرکتی بین دو مهره در ستون فقرات بیش از حد طبیعی میباشد)
در ورزشکاران به علت فعالیتهای فیزیکی که دارند، خطر آسیب زدن به ستون فقرات بیشتر است زیرا در ورزشهایی مانند: اسکی، بسکتبال، فوتبال، ژیمناستیک، دو، گلف و یا تنیس، به دلیل وارد شدن ضربه، فشار، خم شدن، چرخیدن و اصابت بدنی، امکان آسیبدیدگی بیشتر است.
کمردرد با چه علائمی همراه است؟
علائم کمردرد بسته به دلیل بروز آن، متفاوتاند و شامل موارد زیر میشوند:
- اسپاسم، گرفتگی و خشکی عضلات
- احساس درد، مور مور شدن، بیحسی یا ضعف در پا
- درد و سفتی که به مرور زمان بدتر شده و بیش از 3 تا 6 ماه به طول بیانجامد
گردندرد
همه روزه، گردن شما در معرض فشارهای مکرر و جزئی قرار میگیرد. این فشارها ممکن است در ابتدا باعث درد نشوند اما براثر تکرار، سرانجام منجر به تخریب ستون فقرات گردنی خواهند شد که خود دلیل گردندرد میباشد.
نقش پزشک در درمان گردندرد، پیدا کردن عوامل اصلی درد است. وی همچنین به منظور جلوگیری از مزمن شدن یک گردندرد معمولی، به شما راهکارهایی برای کاهش سرعت فرآیند تخریب ستون فقرات گردنی و پیشگیری از صدمات آتی، را آموزش خواهد داد؛ زیرا برای گردندردهای مزمن، ممکن است امکان بهبودی سریع و کاملی وجود نداشته باشد.
چه دلایلی منجر به بروز گردندرد میشوند؟
موارد زیر، دلایل رایج گردندرد میباشند:
- فرسودگی دیسک با گذشت زمان (Degenerative Disc Disease)
- کشیدگی عضلات (Muscle Strain)
- آرتروز (Arthritis)
- ریشه عصبی تحت فشار یا رادیکولوپاتی (Radiculopathy/Pinched Nerve)
- بیرونزدگی دیسک (Herniated Disc)
- تشکیل زائدههای استخوانی (Bone Spurs)
- تنگی مجرای ستون فقرات (Stenosis)
- آسیبهای حاد نخاعی یا میلوپاتی (Myelopathy)
گردندرد با چه علائمی همراه است؟
عمومیترین علائم گردندرد شامل موارد زیر هستند:
- گردندرد
- سردرد
- درد در شانه، بازو و دست
- کاهش گسترهی حرکتی گردن
- بیحسی، ضعف، کند شدن حرکات غیرارادی (Reflexes) در بازوها، دستها، پاها و یا کف پا
- مشکلاتی در راه رفتن، مانند کشیده شدن پا روی زمین در حین راه رفتن، به علت انقباض و سفت شدن عضلات (Spastic Gait)
- ضعف عضلات پا
مراجع:
گزینه های درمانی
روند درمان عارضههای مربوط به ستون فقرات چگونه است؟
روند درمان عارضههای مربوط به ستون فقرات با روشهای بدون نیاز به جراحی مانند استفاده از کمربندهای طبی شروع شده و به درمانهای کمتهاجمی و تهاجمی مانند تزریق در نواحی آسیبدیده و انجام جراحی ستون فقرات میرسد. اما در هر صورت، پزشک شیوهی درمانی برای هر بیمار را متناسب با اصل مشکل و عامل ایجاد کنندهی آن انتخاب میکند. به علاوه فاکتورهایی مانند سن و وضعیت کلی سلامت هم در انتخاب شیوهی درمانی تاثیرگذار هستند.
استفاده از کمربندهای طبی (Brace)
اگر تشخیص داده شود که ستون فقرات شما دچار مشکل شده یا تغییر شکل پیدا کرده است، پزشک ابتدا امکان بهبود عارضهی شما را با استفاده از گردنبند یا کمربند طبی بررسی خواهد نمود. این محصولات طبی به شما کمک میکنند تا بدون بکارگیری روشهای تهاجمی، بهبود یابید و یا از دچار شدن به سایر عارضههای مربوط به ستون فقرات در آینده پیشگیری کنید. استفاده از این محصولات طبی در رود بهبود عارضههای ستون فقرات، معمول و فراگیر میباشد.
کمربندهای طبیِ به دلایل متفاوتی تجویز میشوند از جمله:
- کنترل درد
- کاهش احتمال آسیب دیدگی در آینده
- بهبود ناحیهی دچار مشکل
- جبرانسازی ضعف عضلات
- جلوگیری از پیشرفت انحراف ستون فقرات
- محدود سازی گسترهی حرکاتی که به ستون فقرات فشار اضافی وارد ساخته و سبب درد میشوند
البته این کمربندها دلایل کاربرد دیگری نیز دارند. یکی از این دلایل، برپایهی عملکرد این کمربندها مانند پدهای گرمایی میباشد؛ به صورتی که پوست کمر را ایزوله ساخته و سبب گرم نگه داشتن ستون فقرات کمری میشوند که نتیجهی آن کاهش درد است. دیگر اینکه کمربندهای طبی با افزایش فشار، پشتیبانی هیدرولیکی (Hydraulic Support) برای ستون فقرات فراهم میآورند.
تزریق در ستون فقرات
برای تشخیص و درمان اکثر دردهای مزمن کمری، پزشکان انجام تزریق در ستون فقرات را تجویز میکنند. این کار در درجهی اول به منظور پی بردن به علت اصلی درد انجام میگیرد اما گاهی اوقات با هدف درمان نیز بکار برده میشود. این دو روش را به ترتیب “تزریق تشخیصی” و “تزریق درمانی” مینامند. به عبارتی اگر با انجام تزریق در ناحیهای از ستون فقرات، درد آن ناحیه تسکین یابد، میتوان گفت که مشکل از همین قسمت بوده (تزریق تشخیصی) و از طرفی هم در نتیجهی تسکین درد، نوعی بهبودی موقتی نیز حاصل میشود (تزریق درمانی).
داروهای تزریقی
در اکثر تزریقات ستون فقرات، نوعی داروی بیحسی موضعی به نام لیدوکائین (Lidocaine/Xylocaine) به نقطهی مورد نظر تزریق میشود. لیدوکائین به سرعت تاثیرات خود را نشان میدهد اما پس از حدود دو ساعت آثار آن از بین میروند. به همین دلیل استفاده از این دارو بیشتر جنبهی تشخیصی دارد تا درمانی.
بوپیواکائین (Bupivacaine/Marcaine) نوع دیگری از داروهای بیحسی است که در این زمینه مورد استفاده قرار میگیرد. مدت زمانی که طول میکشد تا این دارو اثر کند بیشتر بوده اما تاثیر آن ماندگارتر است.
کورتیزون نوعی داروی استروئیدی ضد التهاب قوی است که معمولاً آن را همراه با داروهای بیحسی و به منظور کاهش التهاب ناحیهی مورد نظر تزریق میکنند. آثار کورتیزون برای مدت طولانی باقی میمانند.
آمادهسازی پیش از انجام تزریق
پیش از انجام تزریق، احتمالاً از بیمار خواسته میشود تا برای پر کردن یک فرم و پاسخ به تعدادی سوال زودتر در محل حاضر شود. همچنین ممکن است از بیمار خواسته شود تا مدتی قبل از انجام تزریق از خوردن یا آشامیدن پرهیز کند؛ زیرا این کار احتمال ایجاد حالت تهوع به دلیل حساسیت دارویی را کاهش میدهد. حالت تهوع، حالت ناخوشایندی است و اگر در شرایطی که دچار ضعف شدهاید یا نمیتوانید حرکت کنید بر اثر حالت تهوع مقداری غذا یا نوشیدنی وارد ریههایتان شود، مشکلاتی جدی را میتواند به همراه داشته باشد. خالی بودن معده به منظور احتیاط بوده و توسط اکثر پزشکان توصیه میشود.
ملاحظات پیش از انجام تزریق
در صورت نیاز دربارهی موضوعات زیر را با پزشک خود صحبت کنید:
- اگر به صورت مداوم از داروهای ضد انعقاد خون مانند آسپرین یا داروهای ضد التهاب فاقد استروئید (NSAIDs) استفاده میکنید، احتمال دارد که دچار خونریزی شوید بنابراین انجام تزریق برای شما انتخاب خوبی نخواهد بود.
- لیستی از حساسیتها و آلرژیهایی که درگیر آنها هستید را در اختیار پزشک قرار دهید.
- بیمارانی که به طور مثال مبتلا به دیابت میلتوس (Diabetes Mellitus) هستند، پس از تزریق کورتیزون ممکن است که دچار افزایش قند خون شوند.
- افرادی که بیماریهایی از جمله: نارسایی احتقانی قلبی، نارسایی کلیوی، فشارخون، و یا هرگونه بیماری قلبی قابل توجه دیگری دارند، چند روز پس از انجام تزریق ممکن است دچار مشکلاتی به علت تجمع آب و الکترولیتهای بدن شوند.
انواع مختلف تزریق در ستون فقرات وجود دارد که پزشکان بسته به نوع درد و محل آن، نوع خاصی را برای هر بیمار تجویز میکنند. در ادامه به بررسی انواع تزریق در ستون فقرات میپردازیم.
تزریق اپیدورال استروئید (ESI-Epidural Steroid Injection)
تزریق اپیدورال استروئید از انواع معمول تزریقات ستون فقرات است که به تسکین کمردرد و گردندرد کمک میکند. فضای اپیدورال به فضای بین پوشش نخاع (که به آن غشائ دورال گویند) و مجرای ستون فقرات (که نخاع از آن عبور کرده و در تمام طول ستون فقرات کشیده شده است)، گفته میشود. داروهای تزریق شده در ناحیهی اپیدورال به راحتی در اطراف محل تزریق پخش شده، ریشههای عصبی و مفاصل فاست موجود در آن محل را در بر میگیرند.
شیوههای مختلفی برای انجام تزریق اپیدورال وجود دارد که عبارتند از:
- انسداد کودال (Caudal Block). روشی برای انجام تزریق اپیدورال استروئید میباشد که از طریق فضای ساکرال (فضایی بین ستون فقرات کمری و استخوان خاجی) انجام میشود. این نوع تزریق معمولاً اعصابی که در ناحیهی انتهایی ستون فقرات قرار گرفتهاند (ناحیهی خاجی) را تحت تاثیر قرار میدهد. به این اعصاب، کودا اکوینا (Cauda Equina) گفته میشود. یکی از فواید این نوع تزریق، کاهش احتمال پاره شدن غشاء نخاع است.
- ترانس لومبار (Translumbar). ترانس لومبار، معمولترین روش برای انجام تزریق اپیدورال استروئید است. این تزریق با قرار دادن سوزن بین زائدهی خاری دو مهره از ستون فقرات صورت میگیرد. شما برجستگی حاصل از این زائدههای خاری را میتوانید با لمس ستون فقرات خود از روی پوست حس کنید.
- ترانس فورامینال (Transforaminal). این روش، نوع تشخیصی از تزریق اپیدورال استروئید میباشد که اطراف یک ریشهی عصبی و معمولا هم در گردن انجام میگیرد. فورامینال (Foraminae)، فضایی در ساختار بدنهی استخوانی مهره میباشد که ریشههای عصبی از آنجا خارج شده و به اندامها میروند. با تزریق دارو در اطراف یک ریشهی عصبی، پزشک میتواند تشخیص دهد که آیا این عصب، عامل مشکلزا میباشد یا خیر.
تزریق در مفاصل فاست
از این نوع تزریق، زمانیکه مفاصل فاست دچار مشکل شده باشند، برای یافتن محل دقیق درد و تسکین آن استفاده میشود. این مفاصل در هر دو سمت مهرهها قرار گرفته، آنها را به هم وصل نموده و سبب انعطافپذیری ستون فقرات میشوند.بهترین راه برای تشخیص سندرم مفاصل فاست، تزریق در این مفاصل است.
جالب است بدانید که ممکن است مفاصلی که در تصاویر ایکس ری، غیر طبیعی به نظر میرسند در حقیقت مشکلی نداشته و در عوض مفاصلی که سالم به نظر میرسند عامل اصلی درد شما باشند. اگر انجام تزریق در مفصل فاست مورد نظر، باعث کاهش درد شد، پزشک به این نتیجه خواهد رسید که همان مفصل عامل مشکل زا است. از طرفی، تزریق دارو، التهاب حاصل از آرتروز و فرسودگی مفصل در اثر گذر زمان را نیز از بین میبرد.
در این نوع تزریق، این نکته اهمیت دارد که تزریق دقیقاً در مفصل فاست مورد نظر صورت گیرد. بنابراین پزشک ممکن است برای بالا بردن دقت تزریق، از روش فلوئوروسکوپی کمک بگیرد. فلوئوروسکوپ ابزاری است که به کمک پرتوهای ایکس، تصاویری را از فضای داخلی ستون فقرات گرفته و بر روی مانیتور نمایش میدهد. پزشک به کمک این تصاویر از محل سوزن اطلاع پیدا نموده و حتی میتواند برای بالا بردن دقت، بزرگنمایی تصویر را نیز بالا ببرد.
تزریق در مفاصل فاست به دو روش صورت میگیرد:
- داخل مفصلی (Intra-articular). مستقیماً داخل مفصل مورد نظر انجام میشود. درد را تسکین داده و التهاب را کاهش میدهد.
- انسداد عصبی (Nerve Block). از طریق مسدود کردن اعصاب در مفصل مورد نظر، میتوان تشخیص داد که آیا این مفصل منشاء درد میباشد یا خیر.
تزریق در قطعات (Hardware Injections)
اگر در گذشته تحت جراحیِ ستون فقرات قرار گرفتهاید و قطعاتی فلزی مانند پیچ و میله در ستون فقرات شما کار گذاشته شده است ولی اکنون دچار درد شدهاید، پزشک در مرحلهی اول به منظور یافتن عامل درد، این قطعات فلزی را بررسی میکند. منظور از “تزریق در قطعات”، تزریق دارو در کنار قطعهی فلزی کار گذاشته شده در ستون فقرات میباشد. اگر با انجام تزریق، دردتان به طور موقتی برطرف شد، نشان دهندهی آن است که قطعهی کار گذاشته شده عامل اصلی درد بوده است.
تزریق در مفاصل ساکروایلیاک (SI Joint Injection)
درد در مفاصل ساکروایلیاک معمولاً با درد در ستون فقرات کمری اشتباه گرفته میشود. مفاصل ساکروایلیاک، بین استخوان خاجی ستون فقرات و استخوان لگن قرار گرفتهاند. گاهی تزریق دارو در این مفاصل به پزشک کمک میکند تا بررسی کند که آیا این مفاصل منشاء درد هستند یا خیر. درصورتی که این مفاصل به عنوان منشاء درد تشخیص داده شوند، پزشک پیش از اینکه سوزن را از محل خارج سازد، مقداری کورتیزون هم به منظور از بین بردن التهاب ناشی از آرتروز، تزریق میکند. در نتیجهی این تزریق درد شما به طور موقتی به مدت چند هفته یا چند ماه تسکین مییابد. بنابراین تزریق در مفاصل ساکروایلیاک، هم برای تشخیص و هم برای درمان کاربرد دارد. در این نوع تزریق نیز به منظور بالا بردن دقت، معمولاً به کمک فلوئوروسکوپ یا سیتی اسکن تزریق را انجام میدهند.
تزریق در اندامهای تحتانی (Differential Lower Extremity Injections)
تزریق در نواحی خاصی از اندامهای تحتانی، میتواند در تشخیص منشاء درد به پزشک کمک کند. گاهی علائم دردهای مربوط به مشکلات ستون فقرات و ریشههای عصبی آن، شبیه به علائمی است که مربوط به مشکلات سایر قسمتهای بدن میباشد. به همین دلیل گاهی تشخیص اینکه منشأ درد از مشکلی در ستون فقرات است یا خیر دشوار میشود. در چنین شرایطی، پزشک به مفاصل اندامهای تحتانی از جمله مفصل زانو یا مفصل ران دارو تزریق میکند. پس از انجام تزریق اگر درد تسکین یافت به این معنا است که مشکل از این مفاصل است نه ستون فقرات.
انجام این تزریقات چه خطرات احتمالی را در پی خواهد داشت؟
به طور کلی، وقتی فرد در شرایط خاص پزشکی قرار داشته باشد، پزشکان انجام تزریق در ستون فقرات را ایمن نمیدانند. به عنوان مثال، اگر زمینهی خونریزی شدید دارید و یا از داروهای ضد انعقاد خون استفاده میکنید، انجام این گونه تزریقات برای شما انتخاب مناسبی نخواهد بود. پزشک ممکن است از شما بخواهد تا مصرف هرگونه دارویی، از جمله آسپرین یا ایبوپروفن را از پنج روز قبل از انجام تزریق، متوقف کنید؛ زیرا این داروها مانع لخته شدن خون شده و میتوانند حین انجام تزریق مشکل ایجاد کنند. بنابراین پیش از انجام تزریق، لیستی از تمامی داروهای مصرفی خود را در اختیار پزشک قرار دهید. اگر دچار عفونتهای محلی یا سیستمیک (کل بدن) هستید، انجام تزریق در ستون فقرات، شما را در معرض خطر پخش شدن عفونت در ستون فقرات و ایجاد مننژیت (تورم غشاء پوشانندهی نخاع) قرار میدهد. بنابراین اگر در هر قسمتی از بدنتان زخم، جوش یا دانهی عفونی وجود دارد، حتماً با پزشک خود در میان بگذارید.
به طور کلی، انجام تزریق در ستون فقرات، یک گزینهی درمانی انتخابی بوده و به بیمارانی که هیچ کدام از شرایط تهدید کنندهی ذکر شده را نداشته باشند، پیشنهاد میگردد. افرادی هم که دچار شرایط تهدید کنندهی ذکر شده هستند، پیش از انتخاب روش انجام تزریق، باید برای برطرف کردن آنها اقدام کنند.
خطرات ناشی از تزریق اپیدورالِ استروئید (ESI)
اگر در فضای اپیدورال ستون فقرات دچار عفونت و یا مشکلات دیگری هستید، پزشک انجام تزریق در این ناحیه را برای شما تجویز نخواهد کرد. این مشکلات میتوانند مادرزادی بوده و یا به علت انجام جراحی دیگری به وجود آمده باشند. تزریق استروئیدهایی مانند کورتیزون، سبب جذب مواد دارویی به جریان خون شده و از طرفی هم توانایی بدن برای مبارزه با عفونت را کاهش میدهد. بنابراین اگر هرگونه عفونت جدیای در بدن وجود داشته باشد، نباید تزریق استروئید صورت گیرد. از طرفی جذب مواد دارویی میتواند سبب بروز اثرِ سیستمیک کورتیکواستروئیدی (Systemic Corticosteroid Effect) شود، مانند تجمع آب یا الکترولیتهای بدن و یا ایجاد تداخل در کنترل میزان گلوکز خون. بنابراین تزریق اپیدورال برای افرادی که دچار دیابت و یا نارسایی احتقانی قلب (Congestive Heart Failure) میباشند نیز مناسب نخواهد بود.
مراجع:
جراحی
برای بیمارانی که دچار مشکلات ستون فقرات هستند، جراحی گزینهی درمانی با اهمیتی به حساب میآید. اگر در نهایت تصمیم به انجام جراحی گرفتید، باید تلاش کنید تا جایی که ممکن است، دربارهی روند جراحیتان (مزایا، معایب و دورهی ریکاوری پس از آن) اطلاعاتی کسب کنید.
همانطور که در بخش “دید کلی” از این مقاله مشاهده نمودید، عارضههای گوناگونی در زمینهی ستون فقرات وجود دارند که میتوانند شما را در انجام فعالیتهای روزانهتان دچار مشکل کنند. پزشکان برای برطرف کردن این عارضهها از روشهای جراحی مختلفی استفاده میکند که در ادامه به بررسی آنها میپردازیم.
فیوژن و دیسکتومی گردنی قدامی (Anterior Cervical Discectomy and Fusion)
از این روش همانطور که از اسمش پیداست، برای درمان دیسکهای آسیب دیده در ستون فقرات گردنی (Cervical Spine) استفاده میشود. دیسکها به عنوان یک جاذب ضربه در بین مهرهها عمل میکنند. بنابراین یا به طور طبیعی و با گذشت زمان و یا به علت آسیب دیدگی و فشار، تخریب شده (Degenerate)، بیرون زده (Herniate) و یا متورم (Bulge) میشوند. بروز این مشکلات در نهایت منجر به درد و بیحسی در گردن، بازوها و یا دستها خواهند شد.
در این روش، جراح از جلوی گردن (ناحیهی قدامی گردن) به ستون فقرات گردنی دسترسی پیدا کرده، دیسکهای آسیب دیده را خارج ساخته، آنها را با پیوند استخوانی یا قطعهای مصنوعی جایگزین نموده و درنهایت به منظور تثبیت این بخشها از پیچ و پلاکهایی استفاده میکند. هدف، کمک به رشد استخوانها برای اتصال آنها به یکدیگر (فیوژن) و تبدیل شدن به یک استخوان واحد میباشد.
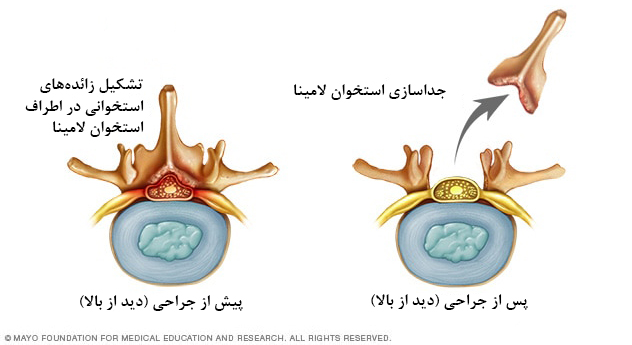
لامینکتومی (Laminectomy)
نخاع اگر فضای کافی برای قرار گیری در مجرای ستون فقرات را نداشته باشد، تحت فشار قرار میگیرد. این مجرا از حلقههای استخوانی به نام “مهره” تشکیل شده که وظیفهی حفاظت از نخاع را برعهده دارند. مجرای ستون فقرات معمولا بر اثر تشکیل زائدههای استخوانی که میتواند در اثر آرتروز ستون فقرات رخ دهد، تنگ شده و درنتیجه نخاع را تحت فشار قرار میهد. دلیل تحت فشار قرار گرفتن نخاع این است که مهرههای استخوانی تشکیل دهندهی مجرای ستون فقرات، انعطاف پذیر نیستند تا با شرایط جدید تطبیق یافته و فشار از روی نخاع برداشته شود.
یکی از راههای کاهش فشار وارد شده به نخاع، انجام جراحی لامینکتومی است که در آن استخوان لامینا (استخوان پشتی مهره که مجرای ستون فقرات را میپوشاند) را به طور کامل برش زده و خارج میکنند. این روش به جراحی کاهش فشار (decompression surgery) نیز مشهور است.
لامیناتومی و دیسکتومی
از روشهای سنتی برای برطرف نمودن بیرونزدگی دیسک (Herniated Disc) انجام لامیناتومی و یا دیسکتومی است.
لامیناتومی (Laminotomy)
لازم به ذکر است که هر دو روش لامیناتومی و لامینکتومی شامل برش زدن و خارج سازی استخوان لامینا در مهره میباشند، اما در روش “لامیناتومی” تنها بخشی از استخوان لامینا برش زده میشود درحالیکه در روش “لامینکتومی” استخوان لامینا به طور کامل برش زده شده و خارج میگردد. جراح به کمک این دو روش میتواند راه نفوذی به داخل مجرای ستون فقرات ایجاد نموده و آنرا بررسی کند.
در روش لامیناتومی، در ناحیهی دیسک بیرون زده برشهایی زده شده و عضلات کنار زده میشوند تا جراح از پشت به مهرهی مورد نظر دسترسی پیدا کند. ممکن است در حین عمل برای اطمینان از اینکه جراحی دقیقاً در اطراف مهرهی مورد نظر انجام میگیرد، از تصویر برداری ایکس ری کمک گرفته شود. جراح به محض شناسایی مهرهی مورد نظر، بخشی از استخوان لامینا را برش زده و ریشههای عصبی کنار میزند تا دیسک بیرون زده نمایان شود.
دیسکتومی (Discectomy)
دیسکتومی به معنای خارج سازی دیسک است. امروزه در ابزارهایی که برای انجام جراحی دیسکتومی استفاده میشوند، پیشرفتهای قابل ملاحظهای حاصل شده است.
انواع دیسکتومی:
- میکرودیسکتومی (Microdiscectomy). میکرودیسکتومی همان دیسکتومی سنتی است که تا حدودی بهبود یافته است. در میکرودیسکتومی، همان طور که از اسم آن پیداست، برشهایی که ایجاد میشوند، در ابعادی بسیار کوچکتری هستند. بنابراین بافتهای اطراف کمتر دچار آسیب شده و دورهی ریکاوری کوتاهتر میگردد. در این روش جراح جراح پس از دستیابی به دیسک مورد نظر، در محل برش از یک میکروسکوپ استفاده نموده و ادامهی جراحی مانند روش سنتی صورت میگیرد.
- دیسکتومی آندوسکوپیک (Endoscopic Discectomy). تاکنون، بیشتر روشهای جراحی با اضافه شدن دوربینهای تلویزیونی مخصوص (Special TV Cameras) به ست جراحی، دچار تحول شدهاند. این روشها جراح را قادر میسازد تا با ایجاد برشهای کوچکتری جراحی را پیش برده و به این ترتیب بافتهای اطراف کمتر دچار آسیب شوند. روش دیسکتومی آندوسکوپیک، همانند روش سنتی انجام میگیرد با این تفاوت که برشهای آن بسیار کوچکتر بوده (حدود 19 میلیمتر) و دارای یک دوربین تلویزیونی مخصوص برای بزرگنمایی فضای داخلی میباشد که به منظور مشاهدهی دقیق دیسک بیرونزده آنرا وارد مجرای ستون فقرات میکنند. این دوربین و سایر ابزارهای انجام جراحی از طریق همین برش کوچک وارد بدن میشوند. در این روش بجای استفاده از میکروسکوپ، جراح از طریق همین دوربین تلویزیونی مخصوص، در تمام مدت جراحی به صورت زنده، فضای داخل مجرای ستون فقرات را بر روی یک مانیتور مشاهده نموده و جراحی را پیش میبرد. انجام آندوسکوپی ستون فقرات همچنان در مراحل تجربی است و به صورت محدود مورد استفاده قرار میگیرد اما انجام آن در نهایت ممکن است جراح را قادر سازد تا جراحی را با خطر آسیب کمتری انجام دهد.
پیچ و میلهی پدیکل (Pedicle Screws and Rods)
از دیگر انواع جراحیهایی که ممکن است پزشک بسته به نیاز هر بیمار پیشنهاد کند، استفاده از پیچ و میلههای پدیکل و یا قفسهای میان مهرهای (Intervertebral Cage) است. فیوژن ستون فقرات، یکی از جراحیهایی است که میتواند با استفاده از همین پیچ و میلههای پدیکل انجام شود. در جراحی فیوژن ستون فقرات، مهرههای دو طرف یک مفصل فاست را به هم جوش میدهند، به گونهای که دو مهره مانند یک مهره شده و حرکتی که سبب درد میشد، متوقف میگردد. پیچها و میلههای پدیکل در ناحیهی فیوژن شده، پایداری ایجاد نموده و به روند بهبودی کمک میکنند. در واقع هدف از کاربرد قطعاتی مانند: پلاکها، پیچها و میلهها، تثبیت مهرهها و ایجاد پایداری در ستون فقرات است، زیرا این کار سبب میشود تا این مهرهها دیگر حرکتی نداشته باشند.
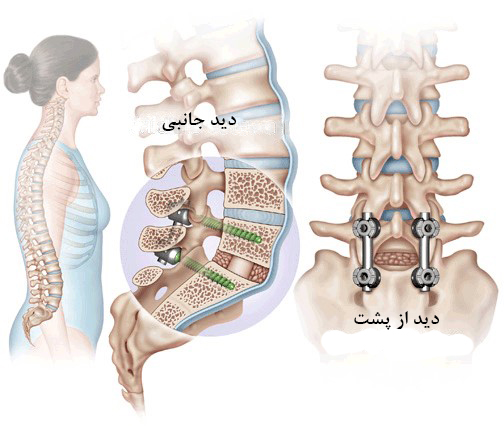
روند جراحی
از ناحیهی پشتی ستون فقرات، پیچهای پدیکل را در هر دو جانب مهره و از طریق استخوان پدیکل وارد بدنهی استخوانی مهره نموده و تثبیت میکنند. پس از تثبیت پیچها، میلههایی فلزی را به آنها متصل میکنند. این ساختار، مهرهها را ثابت نگه میدارد به طوری که میتوانند به تدریج بهبود یابند. در نهایت هم در اطراف قسمت پشتی مهره، از پیوند استخوانی استفاده میکنند.
قفسهای میان مهرهای (Intervertebral Cages)
قفس فیوژن میان مهرهای از جنس فلز، پلاستیک و یا استخوان بوده که برای حفظ فاصلهی میان مهرهای آنرا بین مهرهها قرار میدهند. در حقیقت این قفس جایگزین دیسک آسیب دیده میشود. به منظور کمک به جوش خوردن (فیوژن) قفس و استخوان بهم، پزشک در داخل قفس از پیوند استخونی استفاده میکند. روزنههای موجود بر روی این ایمپلنت، پیوند استخوانی را در تماس با سطح استخوان قرار داده و سبب میشود تا بین قفس و استخوان اتصال (فیوژن) صورت گیرد.
این قفسها کاربردهای زیادی دارند؛ به عنوان مثال با حفظ فاصلهی بین مهرهای سبب میشوند تا فشار از روی ریشههای عصبی برداشته شود. از طرفی نیز با حفظ فاصلهی بین مهرهای، رباطهای متصل کنندهی مهرهها به اندازهی مناسبی کشیده شده و درنتیجه ناپایداری و درد ستون فقرات کاهش مییابد.
سازمان غذا و داروی آمریکا (FDA) نخستین بار در سال 1996 استفاده از این قفسها را تایید نمود.
روند جراحی
روشهای جایگذاری قفسهای میان مهرهای شامل: فیوژن قدامی، فیوژن جانبی و فیوژن خلفی میباشد. البته میتوان برای جایگذاری آنها از روشی به نام “ترنس فورامینال (Transforaminal)” و یا تکنیکی با کمترین میزان تهاجم (MIS-Minimally Invasive Surgery) نیز استفاده کرد. ترنس فورامینال، ترکیبی از دو روش جانبی و خلفی بوده و در آن نیازی نیست تا ریشههای عصبی، عضلات، استخوان و یا رباطها قطع شوند.
روش جایگذاری قفس از ناحیهی جلویی ستون فقرات را “فیوژن بین مهرهای قدامی (Anterior Interbody Fusion)” گویند. در این روش جراح بدون جابجا کردن ریشههای عصبی، بافتهای نرم و عروق را کنار میزند تا به ستون فقرات دسترسی پیدا نموده و قفس بین مهرهای را جایگذاری کند.
روش جایگذاری قفس از ناحیهی کناری ستون فقرات را “فیوژن بین مهرهای جانبی (Lateral Interbody Fusion)” گویند. این روش نسبت به دو روش دیگر (خلفی و قدامی) کمتر تهاجمی بوده و در عین حال این امکان را به جراح میدهد تا حین عمل، مستقیماً ستون فقرات را ببیند. این روش را میتوان با تکنیکهای کم تهاجمی (MIS) نیز انجام داد. اگر با تکنیک کم تهاجمی انجام شود، در این صورت به جای ایجاد یک برش بزرگ، دو برش کوچک ایجاد میکنند که این کار خود سبب میشود تا مدت زمان جراحی کوتاهتر شده و میزان آسیب و درد هم نسبت به روشهای سنتی کمتر گردد.
روش جایگذاری قفس از موضع خلفی را “فیوژن بین مهرهای خلفی (Posterior Interbody Fusion)” مینامند. برای دسترسی به ستون فقرات با این روش، جراح نیاز دارد تا استخوان لامینا، از مهرهی بالایی، را برش زده و ریشههای عصبی را هم کنار بزند. این روش نیز میتواند با تکنیکهای کم تهاجمی انجام شود که در این صورت به جای یک برش بزرگ، دو برش کوچک ایجاد میکنند که خود سبب میشود تا زمان جراحی کوتاه شده و میزان آسیب و درد نسبت به روشهای تهاجمیتر کاهش یابد.
مراجع:
ریکاوری
پس از عمل
افرادی که تجربهی موفقی از جراحی ستون فقرات دارند، با بازیابی قدرت و عملکرد حرکتیشان و رهایی از درد، میتوانند به انجام فعالیتهای روزانهی خود مانند: راه رفتن، رانندگی، نشستن و برخاستن بازگردند. برخی از بیماران اثرات مثبت جراحی را خیلی سریع حس میکنند و میتوانند با شرکت در برنامههای توانبخشی، میزان بهرهمندی از این اثرات مثبت را چند برابر کنند. برنامهی توانبخشی، شامل مراقبتها و دستورالعملهایی است که شما پس از پایان جراحی دریافت میکنید.
گروه مراقبتیتان، از لحظهی پایان جراحی، شرایط حیاتی شما را مانیتور نموده و تحت نظر میگیرند. به محض اینکه از بیهوشی خارج شدید و وضعیت پزشکیتان تایید شد، آنگاه برای ادامهی روند ریکاوری به اتاقتان در بیمارستان منتقل میشوید.
بسته به روند جراحی و سایر عوامل دیگر (مانند: شرایط و عوارض پس از عمل)، مدت زمان اقامت شما در بیمارستان میتواند بین یک تا پنج روز باشد. اما پروسههای جراحی کمتهاجمی مانند: کیفوپلاستی یا ورتبروپلاستی (دو روش کم تهاجمی برای تثبیت شکستگیهای فشاری در مهرهها)، معمولاً به صورت سرپایی انجام میشوند، به این معنا که پس از پایان جراحی، نیازی به بستری در بیمارستان نبوده و شما در همان روز جراحی مرخص خواهید شد.
باید این نکته را در نظر داشت که تجارب بیماران مختلف از جراحی ستون فقرات، متفاوت است. اطلاعاتی که در این مقاله آورده شده، کلی بوده و برای جراحیهای بدون عوارض صدق میکند، بنابراین همهی بیماران لزوماً این موارد را تجربه ننموده و همواره باید دقیقاً طبق گفتههای تیم مراقبتیشان عمل کنند.
روز اول
تا 24 ساعت پس از جراحی، بیمار را ترغیب به نشستن و برخاستن (در صورت نیاز با کمک) میکنند. بنابراین تحت نظر یک فیزیوتراپ و درصورت نیاز، به کمک یک تکیهگاه، لبهی تخت خود مینشینید و سپس بلند میشوید. کم کم به کمک راهنماییهای فیزیوتراپتان برای جلوگیری از آسیب دیدگی و بروز عوارض در آینده، قادر به راه رفتن خواهید بود. توجه داشته باشید که هنگام راه رفتن در دفعات اول، زیاده روی نکنید.
پس از برخی از جراحیهای ستون فقرات، نیاز است تا برای مدتی از کمربندهای طبی (Brace) استفاده کنید. در این صورت، تا زمانی که جراح به شما اطلاع نداده، استفاده از آن را متوقف نکنید.
روند درمان
یک پرستار، گسترهی حرکتی و گردش خون در پاهایتان را تحت نظر میگیرد. ممکن است که به منظور بالا بردن حجم ریهها و جلوگیری از ذاتالریه (Pneumonia)، از اسپیرومتری انگیزشی (Incentive Spirometer) برایتان استفاده کنند. برشهای ایجاد شده از جراحی را با استفاده از چسبهای جراحی یا بخیه میبندند. برای کمک به کاهش میزان تورم، از پک یخ یا پد گرمایی استفاده میشود. در یکی دو روز اول، تزریق مایعات معمولاً به صورت داخل وریدی (Intravenous) ادامه پیدا میکند.
اگر پزشک برایتان داروهای رقیق کنندهی خون تجویز کرده، ممکن است نیاز باشد تا به صورت روزانه، تست خونگیری (Venipuncture) انجام دهید. درواقع انجام این تستها، برای ایجاد تعادل در روند درمان با داروهای ضد انعقاد، ضروری میباشد. پس از گذشت چند روز، پزشک میزان رقیق بودن خون شما را ارزیابی نموده و اگر مجدداً نیاز به انجام تست خون گیری وجود داشته باشد، زمان آن را تعیین خواهد کرد.
تجویز دارو
در 24 ساعت اول مصرف داروهای آنتیبیوتیک به منظور جلوگیری از عفونت، ضروری است. در این مدت، برای راحتی و کاهش درد، برایتان داروهای مسکن تجویز خواهد شد. این داروها را یا از طریق تزریق وریدی (با استفاده از IV) وارد بدنتان میکنند یا از طریق تزریق عضلانی در بازو یا باسن. داروهای مسکنی که از راه تزریق وارد بدن میشوند نسبت به مسکنهایی که به صورت قرص مصرف میشوند، قویتر و سریعتر عمل میکنند. بنابراین اگر درد داشتید حتماً به پرستار اطلاع دهید. زیرا برای اینکه بتوانید به راحتی برنامهی توانبخشیتان را پیش ببرید، نباید احساس درد داشته باشید.
رژیم غذایی
پزشک معالج به محض بازگشت عملکرد رودهها به حالت اولیه (پس از به هوش آمدن) و بازیابی توانایی بلع غذا، برنامه غذایی مناسبی برایتان تنظیم خواهد کرد. در این شرایط، میتوانید مصرف مایعات صاف (Clear liquid) را شروع کنید و اگر مشاهده شود که دستگاه گوارش شما قادر به تحمل این مایعات است، آنگاه به شما مواد غذایی که بیشتر جامد هستند داده خواهد شد. در این میان برای افرادی که جراحیشان از موضع جلوی گردن صورت گرفته، از نظر تغذیهای، با احتیاط بیشتری عمل خواهد شد.
فعالیتها
فیزیوتراپ به شما کمک میکند تا با رعایت ایمنی، در تخت خواب از حالت دراز کشیده به حالت نشسته درآیید. شما کمکم قادر به راه رفتن و ایستادن خواهید بود. در طول این روند، برای مدتی کوتاهی ممکن است نیاز باشد تا برای حرکت کردن از یک تکیهگاه (عصا یا واکر) کمک بگیرید. به منظور کاهش درد و سرخی در پاها، چند حرکت ورزشی به شما آموزش داده خواهد شد. در این مرحله ممکن است به شما گفته شود تا بدون حرکت کردن و در حالت استاتیک (مانند بدن سازی با دستگاه)، عضلات ران و باسن را منقبض کنید. حرکت دادن مچ پا به جلو و عقب، علاوه بر اینکه مانع از تجمع مایعات در پا میگردد از تشکیل لخته خون در عروق پا نیز جلوگیری میکند.
روز دوم
روند درمان
آیوی (ابزاری برای تزریق داخل وریدی-IV) و یا سوند ادراری (در صورت استفاده) را ممکن است در روز دوم از بدنتان خارج سازند. استفاده از اسپیرومتری انگیزشی (Incentive Spirometer) میتواند تا روز دوم هم ادامه یابد. پانسمان زخم را در این روز تعویض نموده یا به کلی باز میکنند.
تجویز دارو
به طور طبیعی، شما تا چند روز پس از جراحی احساس درد خواهید داشت که امری دور از انتظار نیست. شما مجبور به تحمل این درد نیستید، بنابراین زمانیکه دردتان شروع شد، پرستار را در جریان قرار دهید. از روز دوم به بعد، انتقال دارو به بدن، بجای تزریق عضلانی یا وریدی (با استفاده از IV)، به وسیلهی قرص انجام میشود. این کار سبب میشود تا ادامهی روند بهبود در خانه برایتان آسانتر گردد.
فعالیتها
برای ارتقاء گسترهی حرکتی و جلوگیری از انقباض و درد عضلانی، نیاز است تا تمرینات ورزشیتان را ادامه دهید. بهتر است قبل و بعد از جلسات درمانی، به منظور کاهش تورم و تسکین درد، از پک یخ استفاده کنید. کمکم به کمک فیزیوتراپ، قادر خواهید بود تا مدت زمان پیاده رویتان را افزایش داده و آمادهی بازگشت به خانه شوید.
روز سوم به بعد
روند درمان
پانسمان زخمتان را تعویض نموده یا به طور کامل باز میکنند.
فعالیتها
در این دوره همچنان باید تلاش کنید تا فعالیتهای فیزیکیتان را با رعایت ایمنی ادامه داده و کمکم مستقل شوید. سعی کنید تا تمریناتتان را هرچند که ممکن است برایتان آزار دهنده باشد، همراه با نفسهای عمیق و دقیقا طبق گفتههای فیزیوتراپ انجام دهید. زیرا در بیمارانی که هنگام فعالیتهای ورزشی به درستی نفس میکشند، حجم ریهها افزایش یافته و سیستم گردش خون بهبود پیدا میکند.
استفاده از کمربند طبی (Brace)
پس از جراحی، ممکن است نیاز باشد تا بسته به نیاز از گردنبند یا کمربندهای طبی استفاده کنید. بنابراین دستورالعملهای پزشک یا فیزیوتراپتان را، مبنی بر استفاده از آنها، به دقت دنبال کنید. به طور مثال، از پزشک یا فیزیوتراپ خود بپرسید که آیا نیاز است تا هنگام حمام کردن آنها را در آورید یا خیر.
مراقبت از زخمها
به تدریج که زخمهایتان بهبود پیدا میکنند، باید پیوسته به منظور پیشگیری از عفونت بررسی شوند. پس از ترخیص از بیمارستان، میتوانید از یکی از اعضای خانواده یا دوستانتان بخواهید تا این کار را برایتان انجام دهند. یا اینکه خودتان میتوانید اینکار را به کمک یک آیینه انجام دهید.
پزشک پیش از ترخیص از بیمارستان به شما چند دستورالعمل مراقبتی خواهد داد که شامل علائم و نشانههای عفونت نیز میباشد. برخی از این علائم عبارتند از: تب یا سردی، تجمع چرک یا مایعات، گرم شدن، تورم، و سرخی در اطراف زخم و یا تأخیر در بهبود زخم. درصورت مشاهدهی هرکدام از علائم مذکور، حتما پزشکتان را مطلع سازید.
مراقبت از خود (Self-Care Aids)
پزشک یا فیزیوتراپ ممکن است به منظور کمک به شما برای مراقبت از خودتان در دورهی ریکاوری، نکاتی را ذکر کنند مانند: استفاده از بالش بر روی صندلی، بالا آوردن سطح توالت برای راحتی هنگام نشستن، استفاده از ابزارهای کمککننده هنگام استحمام به منظور کاهش میزان کشیدگی در ناحیه جراحی شده.
ترخیص
به محض اینکه شرایط پزشکیتان به یک وضعیت پایدار رسید، از بیمارستان مرخص خواهید شد. در دستورالعملی که هنگام ترخیص به شما داده میشود، ذکر میگردد که فعالیتهایتان را سبک کنید تا بدن فرصت بهبودی پیدا کند. سعی کنید تا پس از ترخیص از بیمارستان،راهنماییهای تیم مراقبتیتان را همواره در نظر داشته باشید.
مدیریت در خانه
فیزیوتراپ پیش از ترخیص از بیمارستان، نکاتی را به شما خواهد گفت که میتواند شامل موارد زیر باشد:
- گرما/سرما درمانی. برای کنترل درد، به شما پیشنهاد میشود تا از ابزارهای اولیهی سرما/گرما درمانی استفاده نمایید. سرما سبب میشود تا رگها کوچک شده (Vasoconstrict) و به این ترتیب جریان خون کاهش یابد. این کار به کنترل درد، گرفتگی عضلانی و التهاب کمک میکند. از طرفی، گرما سبب میشود تا رگها بزرگتر شده (Vasodilate) و به این ترتیب جریان خون افزایش مییابد. این کار سبب میشود تا مواد شیمیایی عامل درد، از بین رفته و درد کاهش یابد. افزایش جریان خون، همچنین سبب میشود تا مواد مغذی و اکسیژن، که به روند بهبود کمک میکنند، به محل آسیب دیدگی آورده شوند.
- آرامش یافتن. درد بعد از جراحی میتواند هم از نظر جسمی و هم از نظر روحی، برای بیمار خسته کننده باشد. انجام تمرینات آرامش بخش میتواند در کنترل درد و فشارهای جسمی/روحی ناشی از آن موثر باشد. ممکن است به منظور کمک در رساندن هوا به داخل ریهها (حتی به لایههای عمقی آن)، به شما تعدادی تمرین تنفسی داده شود. انجام تمرینات همراه با شمارش آرام و تنفس عمیق، کمک میکند تا عضلات شل شده و اکسیژن کافی به بافتهای دردناک برسد.
- استراحت کردن. استراحت کردن سبب کاهش درد پس از جراحی شده و زمان لازم برای بهبود ستون فقرات را نیز فراهم میکند. اگر پزشکتان هرگونه ابزارهای کمکی (به طور مثال کمربند طبی یا گردنبند طبی) را تجویز نموده، حتماً آنها را تهیه کنید.
- موقعیتگیری مناسب. فیزیوتراپ موقعیتگیری مناسب بدن، در شرایط مختلفی مانند: نشستن، راه رفتن، دراز کشیدن و غیره را به شما آموزش میدهد که در آن کمترین فشار به ستون فقرات وارد خواهد شد.
- حرکت دادن اندامهای بدن. در هفتههای اول بعد از جراحی، سعی کنید تا اندامهای بدنتان را با احتیاط حرکت دهید تا مانع از ایجاد کشیدگی در ستون فقراتتان گردید.
- رفتن به تختخواب. هنگام دراز کشیدن یا برخاستن از تختخواب، از تکنیک “لاگ رول (Log Roll)” استفاده کنید. با این تکنیک، شما در حالی که به پهلو دراز کشیدهاید و ستون فقراتتان در وضعیتی پایدار و ایمن قرار گرفته، به حالت نشسته در میآیید. برای انجام تکنیک لاگرول هنگامی که در حالت دراز کشیده میخواهید به پهلو بچرخید به جای چرخاندن بالا تنه، سعی کنید تا کل بدن را به صورت واحد به پهلو بچرخانید مانند حرکت یک کُنده. سپس درحالی که پاهایتان را از تخت به سمت زمین میآورید، بالا تنه را بلند نموده و به حالت نشسته درآیید. با این تکنیک، ستون فقرات دچار کشیدگی در اثر پیچ خوردن نخواهد شد.
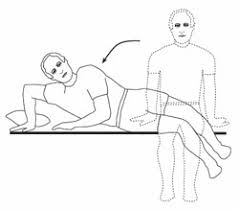
- دراز کشیدن در تخت خواب. سعی کنید تا در حالت “جنینی (Fetal)” و موقعیتهایی که سبب پیچخوردگی یا چرخیدن ستون فقراتتان میشوند، دراز نکشید. بجای خوابیدن بر روی تشکهای نرم یا کاناپه، از تشکهای سفت استفاده کنید و تعداد کافی بالش در اطراف سر، شانهها، تنه و پاهایتان قرار دهید.
- نشستن. زمانی که نشستهاید، سعی کنید تا پشتتان کاملا صاف باشد. زیرا در این حالت ستون فقرات کمتر دچار کشیدگی میشود. بنابراین از صندلیهایی استفاده کنید که کاملاً از ستون فقرات شما حمایت میکنند. از مبلها یا صندلیهای نرم، استفاده نکنید. هنگام رانندگی یک بالش یا کوسن را پشت خود قرار دهید. هنگام بلند شدن هم با خم شدن به جلو (روی باسن)، سعی کنید تا ستون فقرات را درحالت طبیعی آن حفظ کنید.
- خم شدن. باید تا چند هفته پس از جراحی از خم کردن ستون فقرات خودداری کنید. در این رابطه حتماً به توصیههای پزشکتان عمل کنید. زمانیکه به شما اجازهی خم شدن داده شد، سعی کنید تا با احتیاط خم شوید و هنگام خم شدن، ستون فقرات را صاف نگه دارید. به منظور جلوگیری از خم کردن بیش از حد کمر حین پوشیدن جوراب، کفش و یا برداشتن اشیاء از سطح زمین، از ابزاری به نام “گربر (Grabber)” کمک بگیرید.
- بلند کردن اشیاء. پزشکتان، شما را تا مدتی پس از جراحی، از بلند کردن یا حمل کردن اجسام منع میکند. بنابراین سعی نکنید تا وضعیت کمرتان را با بلند کردن اجسام بسنجید! سعی کنید تا هنگام بلند کردن اجسام سبک، کمر را صاف نگه داشته، زانوها را خم نموده و جسم را از زمین جدا کنید (مشابه حرکت اسکات). هنگام بلند کردن جسم، آن را هرچند سبک، نزدیک به بدن نگه دارید؛ زیرا در غیر این صورت فشار اضافی به ستون فقرات وارد میشود. هرگونه سوال یا مشکلی در رابطه با بلند کردن اجسام از زمین داشتید، حتماً آنرا از فیزیوتراپ یا پزشک خود بپرسید.
مراجع:




هنوز دیدگاهی ثبت نشده است، شما اولین دیدگاه را ثبت کنید.
ثبت دیدگاه