از عمل تعویض مفصل لگن چه میدانید؟
مفصل لگن ممکن است به دلایلی مانند: آرتروز، شکستگی یا هر شرایط دیگری آسیب دیده و شما را در انجام فعالیتهای روزانهتان؛ مانند: راه رفتن، نشستن و برخاستن، پوشیدن کفش و یا جوراب دچار مشکل کند. به طوریکه حتی ممکن است زمان استراحت کردن هم احساس راحتی نکنید.
در این شرایط اگر مصرف دارو، تغییر سبک زندگی و استفاده از ابزارهای کمکی هنگام راه رفتن به بهبود علائم شما کمکی نکند، آنگاه ممکن است جراحی تعویض مفصل به شما پیشنهاد شود. جراحی تعویض مفصل لگن، جراحی ایمن و موثری بحساب میآید که میتواند سبب کاهش درد و افزایش گسترهی حرکتی مفصل لگن شده و شما را به انجام فعالیتهای روزانهتان بازگرداند.
فیلم تعویض مفصل لگن
جراحی تعویض مفصل لگن، تقریبا هیچ محدودیت وزنی و سنی نداشته و انجام آن براساس میزان درد و ناتوانی بیمار پیشنهاد میگردد. اما اکثر افرادی که تحت جراحی تعویض مفصل لگن قرار میگیرند بین 50 تا 80 سال سن دارند. به طور کلی، جراحی تعویض مفصل لگن در تمامی سنین موفقیت آمیز است؛ از نوجوانان دچار آرتروز زودرس (Juvenile Arthritis) گرفته تا افراد مسنی که دچار آرتروز دژنراتیو (Degenerative Arthritis) شدهاند.
جراحی تعویض مفصل لگن، نخستین بار در سال 1960 انجام شد. از این زمان به بعد، بهبودهایی در تکنیک و تکنولوژی انجام این جراحی ایجاد شد که میزان اثربخشی آن را به طرز چشمگیری بالا برد. طبق اطلاعات AHRQ (Agency for Healthcare Research and Quality)، سالانه در آمریکا، بیش از 300,000 عمل تعویض مفصل لگن انجام میشود.
این مقاله در ادامه شامل مطالبی دربارهی آناتومی مفصل لگن، دلایل بروز درد در این مفصل، ارزیابی درد، عملکرد ایمپلنتهای مفصل لگن، زمان مناسب برای عمل و انتظاراتی که میتوان پس از این جراحی داشت، میباشد.
به تاخیر انداختن تصمیم گیری، پیامدهایی در پی خواهد داشت!
تصمیم گیری برای انجام جراحی تعویض مفصل لگن باید با همکاری بیمار، خانوادهی بیمار، پزشک عمومی و جراح ارتوپد انجام گیرد. شروع این همکاری، زمانی است که پزشک عمومی، بیمار را برای معاینات بیشتر به یک جراح ارتوپد ارجاع میدهد.
در تصمیم گیری برای انجام این عمل تعلیل نکنید! بنابراین اگر مشکل پزشکی دیگری دارید که ممکن است باعث ایجاد تاخیر در زمان عمل شود، هرچه سریعتر برای درمان آن اقدام کنید زیرا به تعویق انداختن زمان جراحی میتواند کیفیت زندگی شما را پیش از عمل و حتی تا دو سال پس از عمل، تحت تأثیر قرار دهد.
آناتومی مفصل لگن
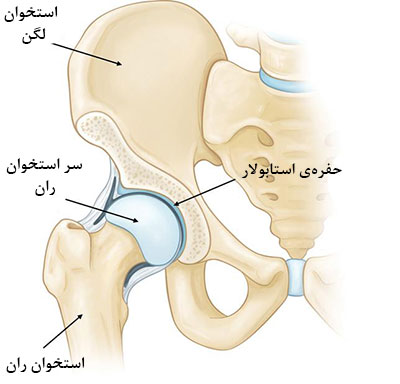
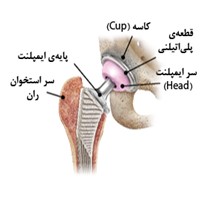
مفصل لگن از جمله مفاصل بزرگ در بدن میباشد که نوعی مفصل گوی و کاسهای است. بخش کاسهایِ مفصل لگن را استابولوم (Acetabulum) میگویند که قسمتی از استخوان بزرگ لگن میباشد. بخش گوی مانند این مفصل، سرِ فمور (Femoral Head) نامیده میشود که در واقع بخش بالایی از همان استخوان لگن (فمور) میباشد.
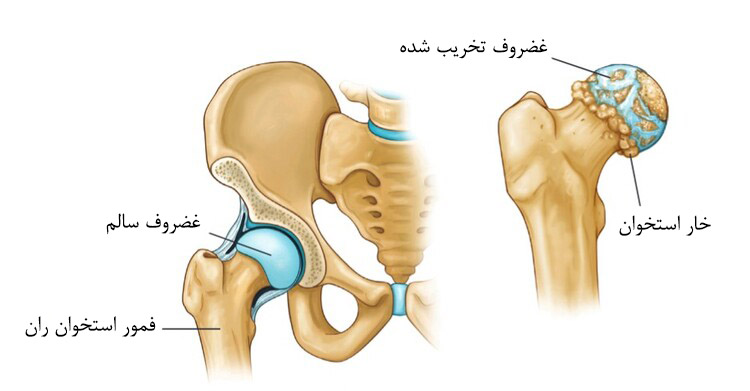
سطح گوی و کاسه در مفصل لگن با بافتی نرم به نام غضروف مفصلی (Articular Cartilage) پوشیده شده است؛ بافتی که مانند ضربه گیر، انتهای استخوان ها را فراگرفته و سبب میشود تا به راحتی بر روی هم حرکت کنند.
بافتی نازک به نام غشاء سینوویال (Synovial Membrane) اطراف مفصل لگن را فراگرفته است. در یک مفصل لگن سالم و طبیعی، غشاء سینوویال مایعی تولید میکند که سطح غضروف مفصلی را روان ساخته و تقریبا سبب از بین رفتن هرگونه اصطکاکی میشود.
دستههایی از جنس بافت به نام رباط (یا کپسول مفصل ران)، گوی را به کاسه متصل نموده و سبب پایداری مفصل لگن میشوند.
چه دلایلی میتوانند منجر به بروز درد در مفصل لگن گردند؟
دلیل رایجِ بروز دردهای مزمن در مفصل لگن
آرتروز استخوانی (OA-Osteoarthritis)
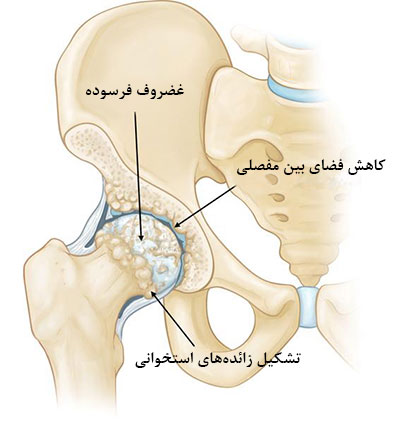
آرتروز استخوانی تاکنون هنوز به طور کامل شناخته نشده است. فاکتورهای زیادی ممکن است در آرتروز استخوانی نقش داشته باشند؛ مانند: سن، وزن، سوانح، و یا کار کشیدنِ بیش از حد از مفصل. این بیماری، که بیشتر افراد بالای 60 سال را درگیر میکند، میتواند در افرد جوانتر هم دیده شود. در آرتروز استخوانی، سطوح نرم بین مفصلی فرسوده شده و به دلیل التهاب، مفصل دچار درد و سفتی میشود. به تدریج با از بین رفتن غضروف مفصلی، ابتدای استخوان ساق و انتهای استخوان لگن، بر روی هم کشیده میشوند. جراحی تعویض مفصل لگن از بهترین گزینه های درمان آرتروز به شمار می رود.
رماتیسم مفصلی (Rheumatoid Arthritis)
رماتیسم یک بیماری خودایمنی میباشد که در آن غشاء سینوویال ملتهب شده و ضخیم میگردد. این التهاب مزمن میتواند به غضروف آسیب زده و سبب سفتی و درد در مفصل گردد. رماتیسم معمولترین نوع، در دسته ی “آرتروز التهابی (Inflammatory Arthritis)” میباشد. روماتیسم یک بیماری سیستمیک است؛ به این معنا که یا به همهی مفاصل بدن حمله میکند یا به هیچکدام. این نوع آرتروز در موارد زیر با آرتروز استخوانی تفاوت دارد:
- میان زنان شایع تر است
- پیر و جوان، به هر دو به یک شکل ضربه میزند
- به دلیل التهاب شدید، به مفاصل آسیب وارد میکند
آرتروز پس از سانحه (Trauma-Related Arthritis)
این نوع از آرتروز سومین دلیل رایج صدمه به مفاصل بدن می باشد. این نوع از آرتروز به دلیل یک آسیب قبلی، به مفاصل صدمه میزند. در واقع پس از آسیب دیدگی، استخوان و غضروف ممکن است به خوبی بهبود نیابند و این خود می تواند سبب موارد زیر گردد:
- فرسودگی بیش از حد در سطح مفاصل
- از بین رفتن سطح نرم مفاصل
- تورم مفاصل
- تاثیر منفی بر خونرسانی به سر استخوان فمور (گوی در مفصل گوی و کاسهای)، که خود سبب بافت مردگی در استخوان (AVN-Avascular Necrosis) میشود
بافت مردگی میتواند باعث موارد زیر شود:
- درد در مفصل لگن
- کاهش تحرک
- فروپاشی سر استخوان فمور
اگر تشخیص داده شود که دچار بافت مردگی در استخوان شدهاید اما هنوز سر استخوان فمور از هم فرو نپاشیده و اندکی سالم است، تحت یکسری پروسههای پزشکی تلاش می کنند تا بدن شما دوباره در آن ناحیه عروق خونی جدید و سلول استخوانی بسازد تا جایگزین بافت مرده شود. اما اگر این بافت مردگی در سر استخوان فمور پیشرفت کرد، در این صورت تعویض مفصل لگن برای شما انتخاب مناسبی خواهد بود.
مشکل مفصل لگن در دوران کودکی (Childhood Hip Disease)
مفصل لگن در دوران کودکی ممکن است دچار مشکلاتی گردد. از طرفی هرچند این مشکلات در همان دوران تا حدودی درمان شود، همچنان ممکن است فرد را در آینده دچار آرتروز نماید؛ زیرا مفصل ران ممکن است به دلیل این مشکل به طور طبیعی و مناسب رشد ننموده و در نتیجه غضروف مفصلی آن نیز تحت تاثیر قرار گیرد.
عملکرد ایمپلنتهای مفصل لگن چگونه است؟
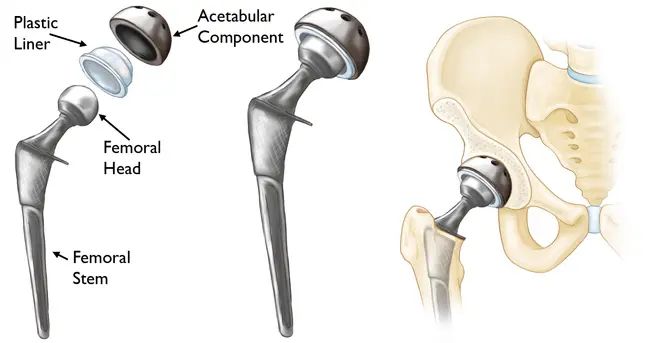
قطعات سازندهی پروتز
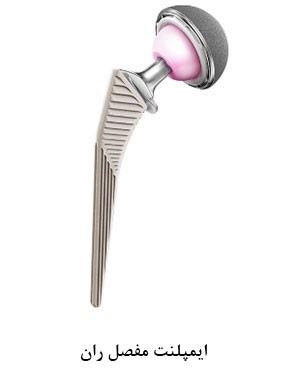
درحال حاضر، پروتزهای مفصل لگن دارای طراحیهای گوناگونی بوده و در ساخت آنها از مواد مختلفی استفاده میشود. این پروتزها به طور کلی در دو قطعه مشترک هستند؛ قطعهی سر (از جنس فلزات قوی و جلا زده شده و یا از جنس سرامیک) و قطعهی استابولار (کاسهای با دوام از جنس پلاستیک، سرامیک یا فلز که یک پوستهی خارجی از جنس فلز آن را در بر گرفته).
به طور کلی روشهای تثبیت برای قطعات ایمپلنت را میتوان به چهار دسته تقسیم نمود که عبارتند از:
- تثبیت با تکنیک “Press-fit”. در تکنیک Press-fit، قطعات با وارد کردن فشار و بدون استفاده از سیمان ارتوپدی در جایشان قرار گرفته و تثبیت پروتز، با رشد استخوان در اطراف قطعات صورت میگیرد. انتخاب تکنیک “Press-fit” یا استفاده از سیمان برای تثبیت ایمپلنت بسته به عواملی مانند کیفیت و قدرت استخوان بیمار دارد.
- تثبیت به کمک “سیمان“. در این روش قطعات را به کمک سیمان ارتوپدی در محلشان تثبیت میکنند.
- تثبیت “هیبرید (Hybrid fixation)”. در شرایطی ممکن است نیاز باشد تا ترکیبی از هر دو روش فوق استفاده گردد؛ یعنی ممکن است تثبیت پایه به کمک سیمان (Cemented Stem) و تثبت کاسه بدون استفاده از سیمان (Non-Cemented Socket) صورت گیرد. به این حالت اصطلاحا تثبیت هیبرید گفته میشود.
- تثبیت “هیبرید معکوس (Reverse Hybrid)”. این روش برعکس روش تثبیت هیبرید است؛ یعنی در آن تثبیت پایه بدون استفاده از سیمان (Cementless Stem) و تثبیت کاسه به کمک سیمان (Cemented Cup) صورت میگیرد و به همین دلیل به آن اصطلاحا تثبیت هیبرید معکوس میگویند.

روند جایگذاری قطعات پروتز
هدف از انجام جراحی تعویض مفصل لگن(یا همان آرتروپلاستی مفصل لگن) این است که شما بتوانید بدون درد به فعالیتهای روزانهی زندگیتان بازگردید. در عمل تعویض کامل مفصل لگن، جراح قسمتهای آسیب دیدهی مفصل را با یک پروتز شامل: پایه (Stem)، گوی (Ball)، قطعهی پلی اتیلنی (Liner) و کاسه استابولار (Acetabular Cup) تعویض میکند. روند این عمل به طور کلی شامل مراحل زیر میباشد:
- سر آسیب دیدهی استخوان فمور را برش زده و پایهی فلزیِ پروتز را در فضای میان استخوان فمور جایگذاری میکنند. پایهی پروتز را یا به کمک “سیمان” و یا با استفاده از مکانیزم “فشاری (Press-Fit)” و بدون استفاده از سیمان در جابش تثبیت میکنند.
- سپس یک گوی فلزی یا سرامیکی را روی قسمت بالایی پایه قرار میدهند. این گوی در حقیقت جایگزین سر آسیب دیدهی فمور میشود که برش زده شد.
- غضروف پوشانندهی سطح استابولوم (کاسهی مفصل ران) را خارج ساخته و بجای آن، کاسهای فلزی قرار میدهند. برای تثبیت این کاسه در جایش، ممکن است از سیمان یا پیچ استفاده شود.
- بین این گوی و کاسهی جدید، سطحی از جنس پلاستیک، سرامیک و یا فلز قرار میگیرد تا گوی و کاسه به نرمی بر روی هم حرکت کنند.
چه زمانی نیاز است تا راجع به تعویض مفصل لگن با یک متخصص گفتوگو کنید؟
درد مفصل لگن لزوما دردی نیست که شما مجبور به تحمل آن باشید و با آن زندگی کنید. اگر دردتان در مفصل لگن در کارهای روزانهی شما مانند راه رفتن، بلند شدن از رخت خواب، دوش گرفتن و یا بستن بندهای کفش، مشکل ایجاد میکند، نشانهی خوبی نیست.
جراحان به دلایل زیادی ممکن است انجام جراحی تعویض مفصل لگن را به شما پیشنهاد کند. به طور کلی افرادی که این عمل را انجام داده اند، اغلب دچار شرایط زیر بوده اند:
- دردی در مفصل لگن که انجام فعالیت های روزانه مانند: راه رفتن و یا خم شدن را با مشکل روبرو میکند
- دردی در مفصل لگن که هنگام استراحت کردن در شب یا روز نیز همچنان ادامه دارد
- خشکی در مفصل لگن که حرکت دادن یا بلند کردن پا را محدود میکند
- عدم بهبود درد با مصرف داروهای مسکن یا ضد التهاب، انجام فیزیوتراپی، و یا استفاده از ابزارهای کمکیِ حرکتی
خود ارزیابی شدت درد
همهی ما به دنبال راهی هستیم تا میزان دردی را که حس میکنیم به کمترین حد ممکن کاهش دهیم. هیچکس علاقهای به آه و ناله کردن از دردی که میکشد، ندارد و از طرفی به نظر میرسد که تمرکز کردن بر روی درد، شدت آن را حتی بیشتر هم میکند!
بنابراین، بهتر است تا پیش از این که به دنبال راهی برای درمان باشید، دیدگاه دقیقی از دردی که دارید و اثراتی که این درد می تواند بر روی تواناییهای حرکتی و زندگی روزمرهی شما داشته باشد، بدست آورید. برای شروع، به سوالات زیر پاسخ دهید:
- آیا بیش از یک روز در هفته درد دارید؟
- آیا دردی که دارید در خواب شما تداخل ایجاد می کند؟
- آیا مصرف دارو دیگر در تسکین درد شما اثر گذار نمی باشد؟
- آیا انجام وظایف روزانه برای شما دردناک شده است؟
- آیا دردی که دارید، راه رفتن را برای شما دشوار ساخته است؟
اگر پاسخ شما به تنها یکی از این سوالات بله می باشد پس زمان آن رسیده که با یک پزشک درباره راههای درمان صحبت کنید.
معاینات پزشک ارتوپد
معایناتی که یک جراح ارتوپدی انجام میدهد شامل بخش های گوناگونی است.
بررسی پیشینهی پزشک
- جراح ارتوپدتان اطلاعاتی درباره ی وضعیت کلی سلامت شما جمع آوری نموده و سوالاتی راجع به میزان درد و تاثیر گذاریِ این درد بر نحوه یِ انجام فعالیت های روزانه ی شما میپرسد.
معاینات فیزیکی
- با انجام این معاینات گستره ی حرکتی، قدرت و راستای مفصل لگن را بررسی مکنند.
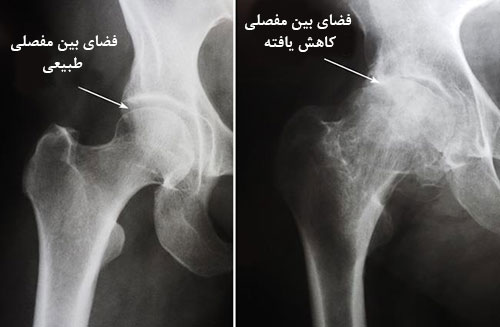
تصویر برداری با پرتوی ایکس
- این تصاویر به تعیین میزان آسیب دیدگی و یا میزان تغییر شکل و راستا در مفصل لگن کمک میکنند.
تجویز دیگر تستها
- سایر تست های دیگر مانند اسکن امآرآی، گاهی به منظور ارزیابی وضعیت استخوان و بافت های نرم در اطراف مفصل لگن، انجام میشوند.
مشاوره پزشکی
جراحتان نتیجهی ارزیابیهایش را با شما درمیان میگذارد و به کمک شما بررسی میکند که آیا انجام جراحی تعویض مفصل لگن بهترین راه برای کاهش درد و بالا بردن توانایی حرکتیتان میباشد یا خیر. در این مرحله ممکن است گزینههای درمانی دیگری مانند تجویز دارو، فیزیوتراپی، یا حتی گزینههای جراحی دیگری نیز پیشنهاد شوند.
بعلاوه، جراح ارتوپد خطرات بالقوه و هرگونه عوارضی را که ممکن است با جراحی تعویض مفصل لگن همراه باشد (مربوط به خود جراحی یا پس از آن) را نیز برایتان شرح خواهد داد. هرچه اطلاعات شما بیشتر و دقیقتر شود، بهتر میتوانید با تغییراتی که پس از تعویض مفصل لگن در زندگیتان ایجاد میشود کنار بیایید.
چه انتظاراتی میتوان از عمل تعویض مفصل لگن داشت؟
یکی از فاکتورهای اصلی در تصمیم گیری برای انجام جراحی تعویض مفصل لگن، این است که بدانید چه انتظاراتی میتوانید از آن داشته باشید. همانطور که اشاره شد، عمل تعویض مفصل لگن یک عمل موفق بحساب میآید. سنجش میزان موفقیت این عمل براساس میزان رضایت شما از آزادی حرکتیتان، میزان کاهش درد و طول عمر ایمپلنت انجام میگیرد.
باید توجه داشته باشید که ایمپلنت مفصل لگن برای فعالیتهای معمول زندگی روزانه طراحی شده و بنابراین پیشگیری از آسیبهای جسمانی و عدم شرکت در فعالیتهای شدید، از جمله عوامل تاثیر گذار در محافظت از مفصل جدید میباشند. فعالیتهایی که میتوان پس از تعویض مفصل لگن دوباره از سر گرفت؛ شامل: پیاده روی نامحدود، شنا، گلف، رانندگی، کوهپیمایی سبک (Hiking)، دوچرخه سواری و یا هرگونه ورزش سبک دیگر میباشد.
با گذر زمان و انجام فعالیتهای روزانه، قطعهای که بین گوی و کاسهی ایمپلنت قرار گرفته و نقش غضروف را دارد (Liner)، فرسوده میگردد که امری طبیعی است. حال شرکت در فعالیتهای شدید یا داشتن اضافه وزن، این روند فرسودگی و تخریب را سرعت بخشیده و سبب شل شدن پروتز و بروز درد میگردد. به همین دلیل است که اکثر پزشکان شرکت در فعالیتهای شدیدی مانند دویدن (سریع یا آهسته)، پریدن یا هرگونه ورزش سنگین را منع میکنند.
پروتز مفصل لگن، با رعایت این موارد و همچنین ایجاد اصلاحات مناسبی در سبک زندگی و نحوهی انجام فعالیتهایتان، میتواند برای مدتی طولانی بدون مشکل کار کند.
آیا عمل تعویض مفصل لگن عوارضی هم در پی دارد؟
به طور کلی میزان بروز عوارض پس از جراحی تعویض مفصل لگن پایین است. برطبق اطلاعات وبسایت Orthoinfo، عوارض جدی مانند عفونت مفصل در کمتر از 2% از افراد بروز پیدا میکند و عوارض شدیدتری مانند سکتهی قلبی یا مغزی، از این میزان هم کمتر است. اگرچه بروز این عوارض خیلی کم محتمل است اما در صورت بروز میتوانند مانع از تکمیل روند ریکاوری شوند یا آن را با محدودیت مواجه سازند.
عوارض احتمالی پس از جراحی تعویض مفصل لگن عبارتند از:
عفونت (Infection)
عفونت میتواند به صورت سطحی (در سطح زخم) و یا عمقی (در اطراف پروتز) بوده، در زمان بستری شما در بیمارستان، پس از ترخیص و یا حتی سالها پس از جراحی بروز پیدا کند. عفونتهای خفیف به طور کلی به کمک آنتی بیوتیکها قابل درمان هستند. اما برای برطرف کردن عفونتهای شدید یا عمیق نیاز است تا جراحی انجام شده و پروتز خارج شود. توجه داشته باشید که عفونت در هرجای بدن که باشد میتواند به پروتز نیز برسد.
تشکیل لختههای خونی (Blood Clots)
تشکیل لختههای خونی در سیاهرگهای پا و لگن، از معمولترین عوارض پس از جراحی تعویض مفصل لگن میباشد. این لختههای خونی ممکن است در جریان خون حرکت نموده و به ریهها برسند که در این صورت میتوانند برای زندگی فرد تهدید کننده باشند. جراح برای جلوگیری از تشکیل لختهی خون برنامهای برایتان تنظیم میکند؛ شامل: مصرف داروهای رقیق ساز خون، استفاده از جورابهای طبی فشاری (Support Hose)، استفاده از پوششهایی که پاها را دربر گرفته و به طور متناوب از باد پر و خالی میشوند (Inflatable leg coverings )، انجام ورزشهای مخصوص مچ پا (Ankle Pump Exercise) و تحرک داشتن بلافاصه پس از جراحی (Early Mobilization).
عدم تطابق در طول پاها (Leg-Length Inequality)
گاهی اوقات ممکن است پس از انجام جراحی، طول یک پا بلندتر یا کوتاهتر از پای دیگر باشد. جراح تلاش میکند تا طول پاها یکی شوند اما گاه نیاز است تا به منظور افزایش پایداری در مفصل ران و به دلیل بیومکانیک آن، با تنظیم ایمپلنت، طول پا را کمتر یا بیشتر کند. در این خصوص، بیماران میتوانند با بالاتر آوردن سطح کفش مشکل عدم تطابق در طول پاها را تا حدودی برطرف کنند.
دررفتگی (Dislocation)
دردرفتگی از عوارض غیر معمول پس از جراحی میباشد.این حالت زمانی رخ میدهد که سر ایمپلنت از داخل کاسه آن خارج شود. احتمال دررفتگی در چند ماه اول پس از جراحی که بافتها درحال ترمیم هستند بیشتر است. دررفتگی را با استفاده از روش جا انداختن (Reduction) و بدون انجام جراحی، معمولا میتوان برطرف ساخت اما اگر دررفتگی به صورت مداوم تکرار شود، آنگاه نیاز به انجام جراحی خواهد بود.
شل شدگی و فرسودگی ایمپلنت (Loosening and Implant Wear)
پس از گذشت سالها، فرسودگی یا شل شدگی ایمپلنت اتفاقی طبیعی است که اکثرا به دلیل انجام فعالیتهای روزانه میباشد اما ممکن است به دلیل نازک شدن طبیعی استخوان (Osteolysis) هم رخ دهند. حال اگر ایمپلنت شل شده و فرد دچار درد شده باشد، نیاز است تا عمل دومی به نام عمل رویژن (Revision)، به منظور بازبینی انجام شود.
سایر عوارض محتمل
آسیب به اعصاب یا عروق، خونریزی، شکستگی و سفت شدگی نیز میتوانند از جمله عوارض محتمل پس از تعویض مفصل لگن باشند. در برخی موارد ممکن است پس از جراحی، برخی از دردهای بیمار همچنان ادامه یابند یا اینکه حتی فرد دچار دردهای جدیدی شود.
چگونه میتوان از بروز عوارض پس از عمل تعویض مفصل لگن جلوگیری نمود؟
جلوگیری از عفونت
از دلایل معمول بروز عفونت پس از جراحی تعویض مفصل لگن ، ورود نوعی باکتری به جریان خون از طریق انجام پروسههای دندان پزشکی، عفونت مجاری ادراری و یا عفونت پوستی میباشد. بنابراین پس از جراحی تعویض مفصل، بیمارانی که به تشخیص جراح ارتوپد مستعد عفونت هستند باید پیش از انجام پروسههای دندان پزشکی (حتی یک جرم گیری ساده) و یا هر جراحی دیگری که در طی آن ممکن است باکتری وارد بدن شود، از آنتی بیوتیک استفاده کنند.
علائم هشدار دهندهی عفونت عبارتند از:
- تب دائم (بیش از 38-37 درجهی سانتیگراد با استفاده از دماسنج دهانی)
- تب لرزه
- سرخی، حساسیت و تورم در اطراف زخم جراحی
- ترشح در محل زخم جراحی
- درد رو به افزایش در مفصل لگن(در زمان فعالیت و استراحت)
تشخیص به موقع علائم تشکیل لختهی خون
در هفتههای اول دورهی ریکاوری، به منظور جلوگیری از تشکیل لختهی خون، سعی کنید تا دقیقا طبق گفتههای پزشک عمل کنید. پزشک ممکن است به شما پیشنهاد دهد تا مصرف رقیق سازهای خون را که در بیمارستان شروع نمودید، همچنان ادامه دهید. در صورت مشاهدهی هرکدام از علائم هشدار دهندهی زیر به پزشکتان اطلاع دهید:
- درد در ساق و کف پا که ربطی به محل جراحی ندارد
- حساسیت و قرمزی در ساق پا
- افزایش/ایجاد تورم جدید در ران، ساق، مچ یا کف پا
علائم هشدار دهندهی آمبولی ریوی (Pulmonary Embolism – در صورتی ایجاد میشود که لختههای خون ایجاد شده در سیاهرگهای پا به ریه برسند) عبارتند از:
- تنگی نفس ناگهانی
- درد ناگهانی در قفسه سینه
- درد ناحیهای در قفسه سینه هنگام سرفه کردن
زمین نخورید!
اگر در چند هفتهی اول پس از جراحی زمین بخورید مفصل جدیدتان ممکن است آسیب ببیند و در نتیجه نیاز باشد تا دوباره تحت جراحی قرار بگیرید. به یاد داشته باشید، پلهها تا زمانی که مفصل جدیدتان کامل بهبود نیافته، تهدیدی جدی بحساب میآیند؛ بنابراین بهتر است تا وقتیکه قدرت، انعطاف و تعادلتان به اندازهی کافی بهبود نیافته، برای حرکت کردن از عصا یا واکر استفاده کنید یا اینکه از فرد دیگری بخواهید تا به شما کمک کند. جراح ارتوپد یا فیزیوتراپتان به شما خواهند گفت که پس از جراحی از کدامیک از ابزارهای کمکی موجود میتوانید استفاده کنید و چه زمانی دیگر لازم نیست از این ابزارها کمک بگیرید.

محافظت از مفصل جدید
اقدامات زیادی وجود دارد که شما با انجام آنها میتوانید از مفصل جدید خود محافظت نموده و طول عمر آن را بالا ببرید.
- به صورت منظم در برنامههای ورزشی سبک شرکت کنید تا به این ترتیب قدرت و توانایی حرکتی مفصل جدیدتان حفظ شود.
- ملاحظات لازم جهت جلوگیری از آسیب دیدگی و زمین خوردن را رعایت نمایید. اگر در اثر آسیب دیدگی، استخوانی در پایتان بشکند، ممکن است نیاز باشد تا باز هم تحت جراحی قرار گیرید.
- حتما حتما با دندانپزشک خود درمیان بگذارید که عمل تعویض مفصل انجام دادهاید. و راجع به اینکه آیا نیاز است تا پیش از انجام پروسههای دندانپزشکی آنتیبیوتیک مصرف کنید، از جراح ارتوپدتان سؤال کنید.
- حتی اگر احساس کردید که مفصل جدیدتان رو بهبود است و به نظر میرسد که مشکلی ندارد، باز هم به طور مداوم برای انجام معاینات و تصویربرداری ایکس ری، به جراح ارتوپدتان مراجعه کنید.
مراجع:






-

رضا خزایی
اکتبر 16, 2024
بسیار عالی علمی جامع و کاربردی به دیگران توصیه میشود
-

محمدرضا خزایی
اکتبر 16, 2024
اولین بار این مقاله را مطالعه کردم بسیار جامع و مفید و علمی بود و برای آگاهی افراد که نیاز به معالجه دارند ضروری است و پیشنهاد میشود .ضمنا از مدیرت محترم هم تشکر میکنم
-

فاطمه اله دادی
می 6, 2024
خیلی خوب و عالی بود توصیه های پزشکی
ثبت دیدگاه